E’ definita “dermatite” una generica infiammazione della pelle, provocata talvolta da un’allergia, ma in molti casi senza una causa individuabile. Vari tipi di dermatite sono più conosciuti come eczema.
A parte gli eczemi, le tre principali forme di infiammazione della pelle sono la dermatite seborroica, la dermatite da contatto e la fotodermatite (v. Fotosensibilità, Luce solare).
Dermatite seborroica
E’ un’eruzione rossastra, squamosa e pruriginosa che compare sul viso (soprattutto sul naso e sulle sopracciglia), sul cuoio capelluto, sul torace e sulla schiena. sul cuoio capelluto rappresenta la causa più frequente di forfora.
Spesso, questa eruzione compare in momenti di stress, tuttavia la causa principale è sconosciuta. In genere, il trattamento della dermatite va adattato al singolo caso. E’ sovente utile applicare corticosteroidi e/o antimicrobici topici.
E’ anche assolutamente necessario trattare con delicatezza la pelle colpita (evitare sostanze abrasive o irritanti come i detersivi).
Dermatite da contatto
In questo tipo di dermatite l’eruzione rappresenta una reazione a una sostanza venuta a contatto con la pelle. Tale reazione può essere essere provocata da un effetto tossico diretto della sostanza e rappresentare una risposta allergica.
Le cause più comuni sono rappresentate dai detersivi (comprese le tracce rimaste sugli indumenti dopo il lavaggio), il nichel (presente in cinturini da orologio, braccialetti, collane e fermagli della biancheria intima) , sostanze chimiche esistenti nei guanti di gomma e nei preservativi, alcuni cosmetici, piante (per esempio, primula) e medicamenti (tra cui la neomicina, antibiotico somministrato sotto forma di crema o gocce).
Il tipo di eruzione varia notevolmente secondo la sostanza responsabile, ma spesso è pruriginosa e può presentare squame e vescicole. E’ localizzata nella zona cutanea che viene a contatto con la sostanza responsabile.
Quando non è chiaro quale sia la sostanza allergizzante, le sostanze sospette vanno poste a contatto con la pelle della schiena e coperte con cerotti per alcuni giorni, al fine di verificare se producono una chiazza di dermatite. Una volta identificata la sostanza responsabile, se possibile, si dovrebbe evitarla. Per trattare un’eruzione già presente si può applicare un corticosteroide.
Dermatite autofitica
Indica qualsiasi stato patologico cutaneo autoindotto. Può essere un leggero graffio, che un individuo stressato di è procurato, oppure una mutilazione grave ed estesa prodotta da un soggetto affetto da disturbi psichici.
La lesione della pelle può assumere qualsiasi forma (ulcera, vescicole o graffi) e spesso presenta un aspetto simmetrico o bizzarro, ma un occhio esperto riesce a distinguerla da una malattia dell’epidermide.
Dermatite erpetiforme
Malattia cronica della pelle caratterizzata dalla comparsa di minuscole vescicole rosse fortemente pruriginose, con una disposizione caratteristica, su diverse parti del corpo, soprattutto schiena, gomiti, ginocchia, natiche e cuoio capelluto.
Di solito, questa malattia compare in età adulta e sembra essere collegata al morbo celiaco, patologia in cui l’intestino tenue allergico al glutine, sostanza che si trova nel grano e in altri cereali. Uno dei sintomi del morbo celiaco è la diarrea cronica, presente anche in alcuni soggetti colpiti da dermatite erpetiforme. Spesso, ambedue queste forme patologiche migliorano con una terapia in cui la dieta sia priva di glutine.
Dermatite esfoliativa
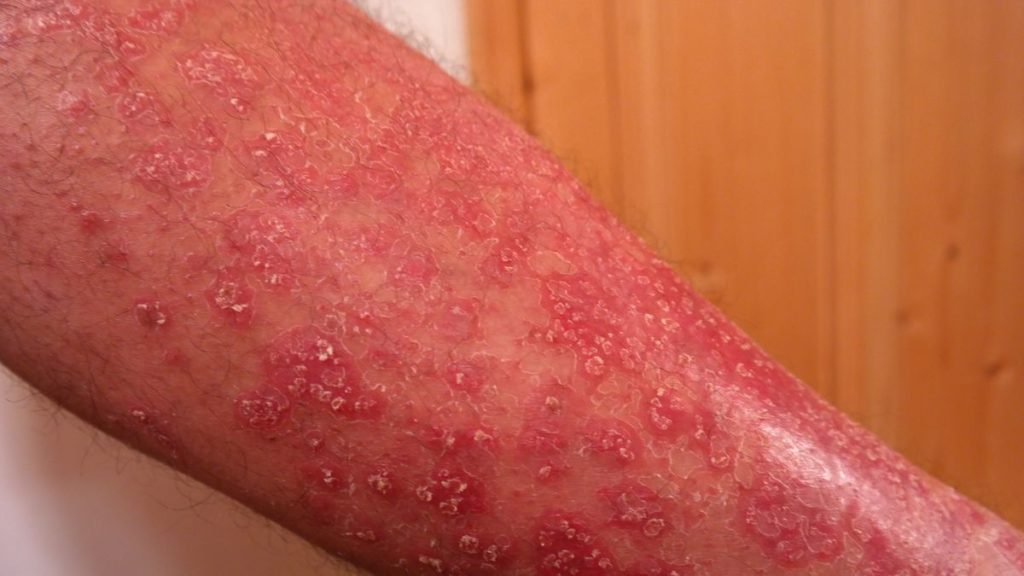
Infiammazione, spiccato arrossamento e desquamazione della pelle nella maggior parte del corpo; questa forma viene chiamata anche eritrodermia. La dermatite esfoliativa può essere provocata dalla reazione a farmaci (risposta allergica a un farmaco specifico) o dall’aggravarsi di una condizione cutanea quale la psoriasi e l’eczema. Talvolta, la dermatite esfoliativa compare nei casi di linfomi e nelle leucemie.
E’ presente un’eruzione cutanea diffusa accompagnata da grave desquamazione della pelle. La distribuzione degli strati superficiali della pelle e la messa a nudo di quelli profondi provocano un aumento della perdita di acqua e di proteine attraverso la pelle. La fuoriuscita di acqua può causare un aumento della temperatura corporea, mentre la perdita di proteine può indurre un edema, con accumulo di liquidi nei tessuti e ipotrofia dei muscoli. Altre complicanze sono infezioni e scompenso cardiaco, cioè riduzione dell’efficienza di pompa di cuore.
La terapia e la prognosi dipendono dalla causa. Circa il 60% dei pazienti guarisce in due-tre mesi; il 30% muore invece in seguito alle complicanze. Nei rimanenti casi, la malattia assume un decorso cronico insensibile al trattamento.
